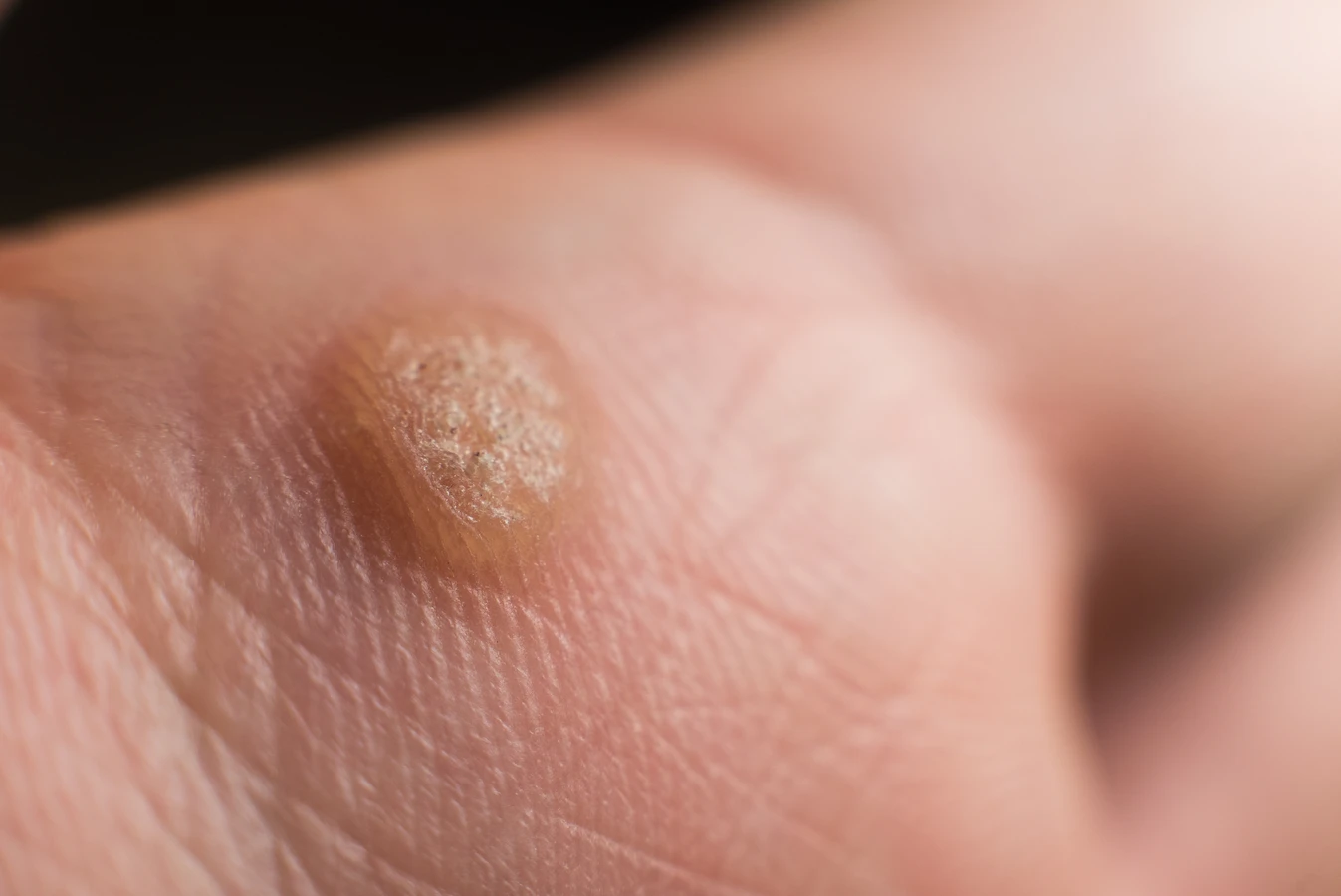
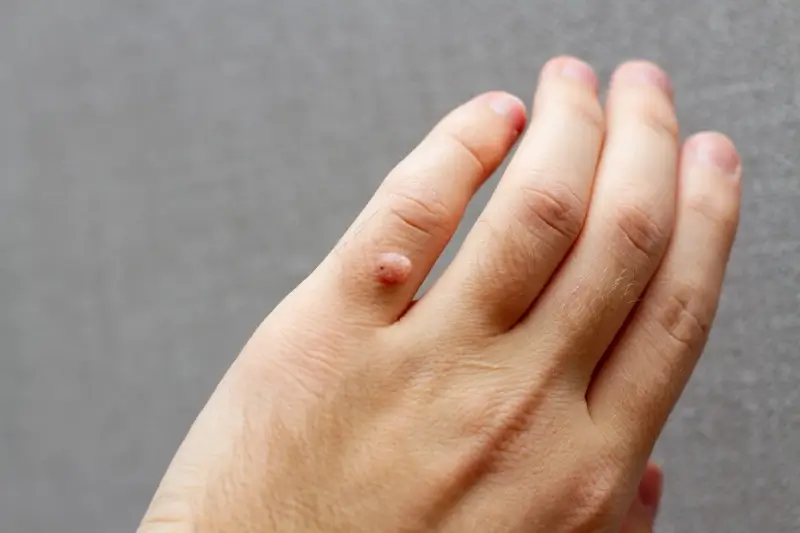
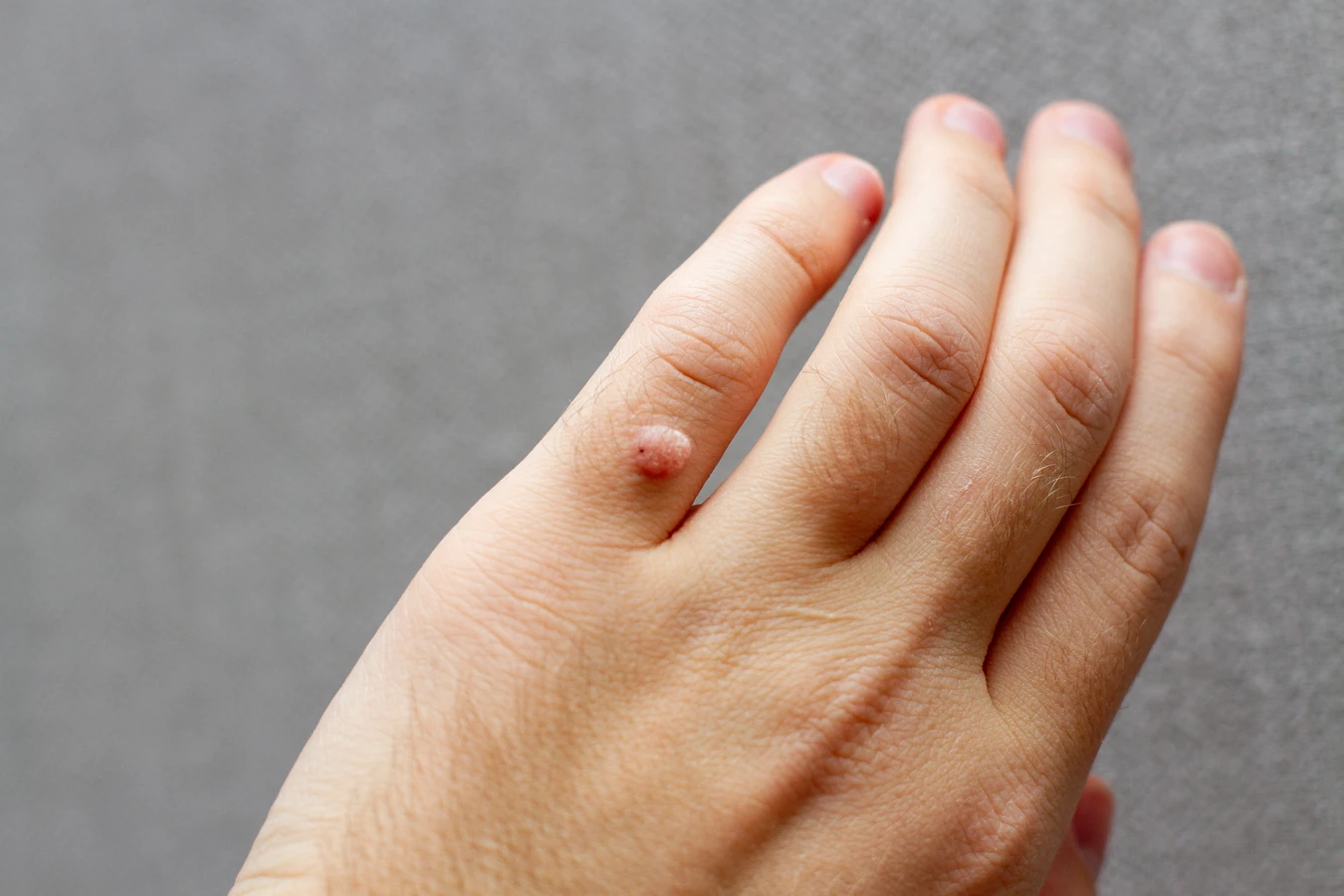
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy z grupy ludzkiego wirusa brodawczaka, czyli HPV (Human Papillomavirus). Te niepozorne narośla mogą pojawić się na różnych częściach ciała, sprawiając dyskomfort i często stanowiąc problem natury estetycznej. Zrozumienie mechanizmu ich powstawania jest kluczowe, aby skutecznie im zapobiegać i podejmować odpowiednie kroki w leczeniu. Wirus HPV jest bardzo rozpowszechniony, a jego zakażenie może nastąpić w różnych okolicznościach, nawet podczas codziennych aktywności. Samo zakażenie wirusem nie zawsze od razu skutkuje pojawieniem się kurzajek; często organizm potrafi sobie z nim poradzić, zanim wirus zdąży się namnożyć i spowodować widoczne zmiany. Jednak w sprzyjających warunkach, gdy układ odpornościowy jest osłabiony lub skóra jest uszkodzona, wirus może zainfekować komórki naskórka, prowadząc do ich niekontrolowanego rozrostu.
Proces infekcji wirusowej rozpoczyna się od przedostania się wirusa do organizmu. Najczęściej dzieje się to poprzez drobne uszkodzenia naskórka, takie jak skaleczenia, otarcia czy pęknięcia skóry. Wirus HPV preferuje wilgotne i ciepłe środowiska, dlatego miejscami szczególnie narażonymi na zakażenie są baseny, sauny, szatnie czy siłownie. Po wniknięciu do komórek skóry, wirus integruje swój materiał genetyczny z materiałem genetycznym gospodarza, co pozwala mu na replikację. Następnie zainfekowane komórki zaczynają się nieprawidłowo dzielić i rosnąć, tworząc charakterystyczną, nierówną powierzchnię kurzajki. Czas inkubacji wirusa może być bardzo zmienny, od kilku tygodni do nawet kilku miesięcy, co utrudnia dokładne ustalenie źródła zakażenia. Warto podkreślić, że kurzajki są zaraźliwe, a wirus może przenosić się z jednej części ciała na inną u tej samej osoby (autoinokulacja) lub na inne osoby poprzez bezpośredni kontakt lub pośrednio, np. przez wspólne używanie ręczników czy obuwia.
Zrozumienie mechanizmu powstawania kurzajek u ludzi i czynników ryzyka
Kurzajki powstają w wyniku specyficznego działania ludzkiego wirusa brodawczaka (HPV). Wirus ten atakuje komórki nabłonka, czyli zewnętrzną warstwę skóry oraz błony śluzowe. Po wniknięciu do organizmu, zazwyczaj przez mikrouszkodzenia naskórka, wirus namnaża się w komórkach, powodując ich nieprawidłowy wzrost i podział. To właśnie ten nadmierny rozrost komórek tworzy widoczną, chropowatą zmianę, którą nazywamy kurzajką. Istnieje ponad sto typów wirusa HPV, a każdy z nich ma tendencję do atakowania określonych obszarów ciała i wywoływania różnych rodzajów brodawek. Niektóre typy wirusa preferują skórę dłoni i stóp, prowadząc do powstania brodawek zwykłych i podeszwowych. Inne mogą atakować okolice narządów płciowych, powodując kłykciny kończyste.
Czynniki ryzyka sprzyjające rozwojowi kurzajek są zróżnicowane. Przede wszystkim, osłabiony układ odpornościowy stanowi główną przeszkodę w zwalczaniu wirusa HPV. Osoby z obniżoną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, czy też osoby starsze i małe dzieci, są bardziej podatne na zakażenie i rozwój brodawek. Kolejnym istotnym czynnikiem jest wilgotne środowisko. Wirus HPV świetnie rozwija się w ciepłych i wilgotnych miejscach, dlatego miejsca takie jak baseny, sauny, publiczne prysznice czy siłownie stanowią potencjalne źródło infekcji. Długotrwałe moczenie skóry, na przykład podczas pływania lub w wyniku nadmiernej potliwości, może prowadzić do jej zmiękczenia i uszkodzenia, co ułatwia wirusowi wniknięcie. Uszkodzenia skóry, nawet te niewielkie, takie jak skaleczenia, otarcia, pęknięcia czy zadrapania, otwierają „drzwi” dla wirusa. Dlatego też osoby pracujące fizycznie, narażone na urazy skóry, mogą być bardziej podatne na zakażenie. Warto również zwrócić uwagę na czynniki takie jak obgryzanie paznokci czy skubanie skórek wokół paznokci, co może prowadzić do przenoszenia wirusa z zainfekowanych miejsc na skórę dłoni i wokół paznokci.
Gdzie najczęściej pojawiają się kurzajki i dlaczego na tych obszarach
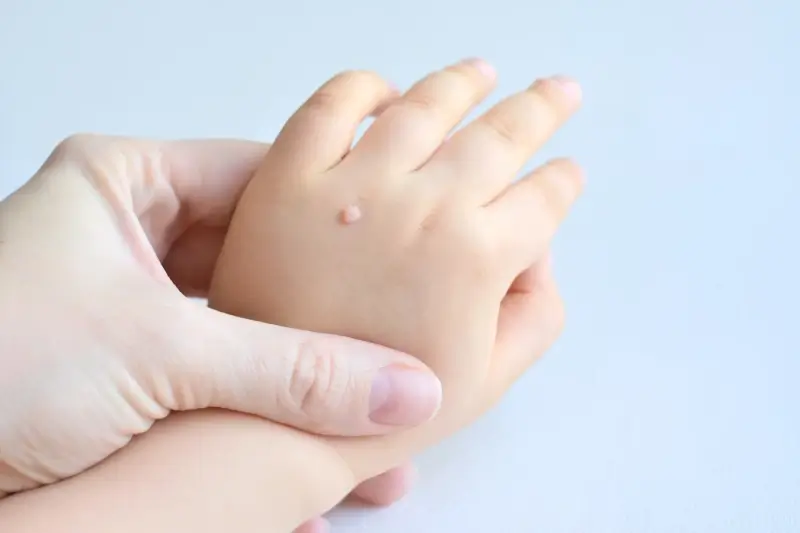
Na stopach kurzajki, zwane brodawkami podeszwowymi, występują zazwyczaj na podeszwach, piętach i palcach. Ciągły nacisk i tarcie podczas chodzenia mogą sprawić, że kurzajki na stopach stają się bolesne i mogą się wgłębiać w skórę. Wilgotne środowisko, takie jak chodzenie boso po podłogach w publicznych prysznicach, na basenach czy w szatniach, sprzyja zakażeniu wirusem HPV na stopach. Oprócz dłoni i stóp, kurzajki mogą pojawić się również na innych częściach ciała, choć są to lokalizacje rzadsze. Mogą to być łokcie, kolana, a nawet twarz, zwłaszcza w przypadku dzieci, które często dotykają twarzy brudnymi rękami. W przypadku kurzajek płciowych, wywoływanych przez inne typy wirusa HPV, lokalizacją są okolice narządów płciowych, odbytu i wewnętrzna strona ud. Powodem częstszego występowania kurzajek na dłoniach i stopach jest przede wszystkim ich większa ekspozycja na kontakt z wirusem. Są to części ciała, które najczęściej dotykają różnych powierzchni, a także mają bezpośredni kontakt z podłożem, co zwiększa ryzyko zakażenia w miejscach publicznych.
Profilaktyka przeciwko kurzajkom czyli jak uniknąć wirusa HPV
Zapobieganie zakażeniu wirusem HPV, który jest przyczyną powstawania kurzajek, opiera się głównie na higienie i unikaniu potencjalnych źródeł infekcji. Kluczowe jest utrzymanie dobrej kondycji skóry, dbanie o jej nawilżenie i unikanie skaleczeń czy otarć, które mogą stanowić drogę wejścia dla wirusa. Po umyciu rąk warto dokładnie je wysuszyć, ponieważ wirus HPV preferuje wilgotne środowisko. W miejscach publicznych, takich jak baseny, sauny, siłownie czy wspólne prysznice, zawsze należy nosić klapki lub inne obuwie ochronne. Zapobiega to bezpośredniemu kontaktowi stóp z potencjalnie zainfekowanymi powierzchniami.
Należy unikać bezpośredniego kontaktu z kurzajkami, zarówno własnymi, jak i cudzymi. Nie należy ich drapać, skubać ani próbować samodzielnie usuwać, ponieważ może to prowadzić do rozsiewania wirusa na inne obszary skóry lub do zakażenia innych osób. Ważne jest, aby nie dzielić się osobistymi przedmiotami, które mają kontakt ze skórą, takimi jak ręczniki, maszynki do golenia, czy nawet obuwie. W przypadku dzieci, które są szczególnie podatne na zakażenie, należy edukować je w zakresie higieny i zachęcać do unikania dotykania nieznanych zmian skórnych. Warto pamiętać, że wirus HPV jest bardzo powszechny, a jego zakażenie często przebiega bezobjawowo, dlatego nawet jeśli nie widzimy kurzajek, możemy być nosicielami wirusa. Poniżej przedstawiono kilka kluczowych zasad profilaktyki:
- Utrzymuj skórę czystą i suchą, szczególnie dłonie i stopy.
- Zawsze noś klapki w miejscach publicznych o podwyższonej wilgotności (baseny, sauny, szatnie).
- Unikaj bezpośredniego kontaktu z istniejącymi kurzajkami.
- Nie obgryzaj paznokci i nie skub skórek wokół paznokci.
- Dbaj o swój układ odpornościowy poprzez zdrową dietę, aktywność fizyczną i odpowiednią ilość snu.
- Unikaj dzielenia się osobistymi przedmiotami, takimi jak ręczniki czy obuwie.
Jak leczymy kurzajki i jakie są dostępne metody usuwania
Leczenie kurzajek polega na zniszczeniu zainfekowanych komórek skóry lub pobudzeniu układu odpornościowego do zwalczenia wirusa HPV. Istnieje wiele metod leczenia, od domowych sposobów po zabiegi medyczne wykonywane przez lekarza. Wybór metody zależy od wielkości, lokalizacji i liczby kurzajek, a także od indywidualnej reakcji pacjenta. Wiele osób decyduje się na rozpoczęcie leczenia od metod dostępnych bez recepty, które można stosować samodzielnie w domu. Preparaty te zazwyczaj zawierają składniki keratolityczne, takie jak kwas salicylowy lub kwas mlekowy, które pomagają złuszczać naskórek i usuwać brodawkę warstwa po warstwie. Inne produkty zawierają substancje zamrażające, które naśladują działanie krioterapii.
W przypadkach trudniejszych, gdy domowe metody okazują się nieskuteczne, konieczna może być wizyta u lekarza dermatologa. Lekarz może zaproponować bardziej zaawansowane metody leczenia. Krioterapia, czyli wymrażanie kurzajek ciekłym azotem, jest jedną z najczęściej stosowanych metod w gabinetach lekarskich. Niska temperatura niszczy komórki kurzajki, prowadząc do jej obumarcia i odpadnięcia. Kolejną opcją jest elektrokoagulacja, czyli wypalanie kurzajek za pomocą prądu elektrycznego. Jest to zabieg skuteczny, ale może pozostawić blizny. Czasami stosuje się również laseroterapię, która wykorzystuje wiązkę lasera do precyzyjnego usuwania brodawki. W niektórych przypadkach, zwłaszcza przy rozległych zmianach lub kurzajkach opornych na inne metody, lekarz może zdecydować o chirurgicznym wycięciu kurzajki. Po zabiegu chirurgicznym rana jest zazwyczaj zaszywana, a proces gojenia trwa kilka dni.
Dodatkowo, w leczeniu kurzajek stosuje się również preparaty na receptę, takie jak pochodne podofiliny czy imikwimod, które działają poprzez pobudzenie układu odpornościowego do walki z wirusem. Czasami, zwłaszcza gdy kurzajki są liczne lub trudne do usunięcia, lekarz może zalecić ogólnoustrojowe leczenie preparatami doustnymi, które wzmacniają odporność organizmu. Ważne jest, aby pamiętać, że leczenie kurzajek może wymagać cierpliwości i czasu, a nawroty są możliwe, ponieważ wirus HPV może pozostawać w organizmie nawet po usunięciu widocznych zmian.
Kiedy warto skonsultować się z lekarzem w sprawie kurzajek
Chociaż wiele kurzajek można skutecznie leczyć w domu za pomocą dostępnych bez recepty preparatów, istnieją sytuacje, w których konieczna jest konsultacja z lekarzem dermatologiem. Przede wszystkim, jeśli nie jesteś pewien, czy zmiana skórna, którą posiadasz, to na pewno kurzajka, wizyta u specjalisty jest wskazana. Istnieje wiele innych zmian skórnych, które mogą przypominać kurzajki, ale wymagają innego leczenia lub mogą być objawem poważniejszych schorzeń. Wczesna diagnoza jest kluczowa dla skutecznego leczenia.
Szczególną ostrożność należy zachować w przypadku pojawienia się kurzajek w nietypowych lokalizacjach. Jeśli kurzajka znajduje się na twarzy, w okolicy narządów płciowych, lub w miejscach, gdzie skóra jest bardzo cienka i delikatna, samodzielne próby leczenia mogą prowadzić do powikłań, takich jak blizny, infekcje lub trwałe uszkodzenia skóry. W takich przypadkach zawsze najlepiej skonsultować się z lekarzem, który dobierze najbezpieczniejszą i najskuteczniejszą metodę leczenia. Kolejnym sygnałem alarmowym jest szybkie rozprzestrzenianie się kurzajek lub pojawianie się ich w dużej liczbie. Może to świadczyć o osłabionym układzie odpornościowym lub o szczególnie agresywnym szczepie wirusa HPV. Lekarz będzie w stanie ocenić sytuację i zalecić odpowiednie leczenie ogólnoustrojowe lub specjalistyczne.
Jeśli kurzajka jest bolesna, krwawi, zmienia kolor, kształt lub rozmiar, należy natychmiast udać się do lekarza. Takie zmiany mogą sugerować, że kurzajka uległa zakażeniu bakteryjnemu, stała się stanem zapalnym, lub w rzadkich przypadkach, że jest to zmiana złośliwa. Osoby z obniżoną odpornością, na przykład pacjenci po przeszczepach, osoby zakażone wirusem HIV, czy osoby przyjmujące leki immunosupresyjne, powinny regularnie kontrolować skórę pod kątem zmian i w razie ich pojawienia się niezwłocznie zgłosić się do lekarza. Ich układ odpornościowy może mieć trudności z samodzielnym zwalczeniem infekcji wirusowej, co zwiększa ryzyko powikłań. Nieskuteczność domowych metod leczenia po kilku tygodniach stosowania jest również dobrym powodem do wizyty u specjalisty. Czasami potrzeba profesjonalnej interwencji, aby skutecznie pozbyć się uciążliwych zmian.
„`