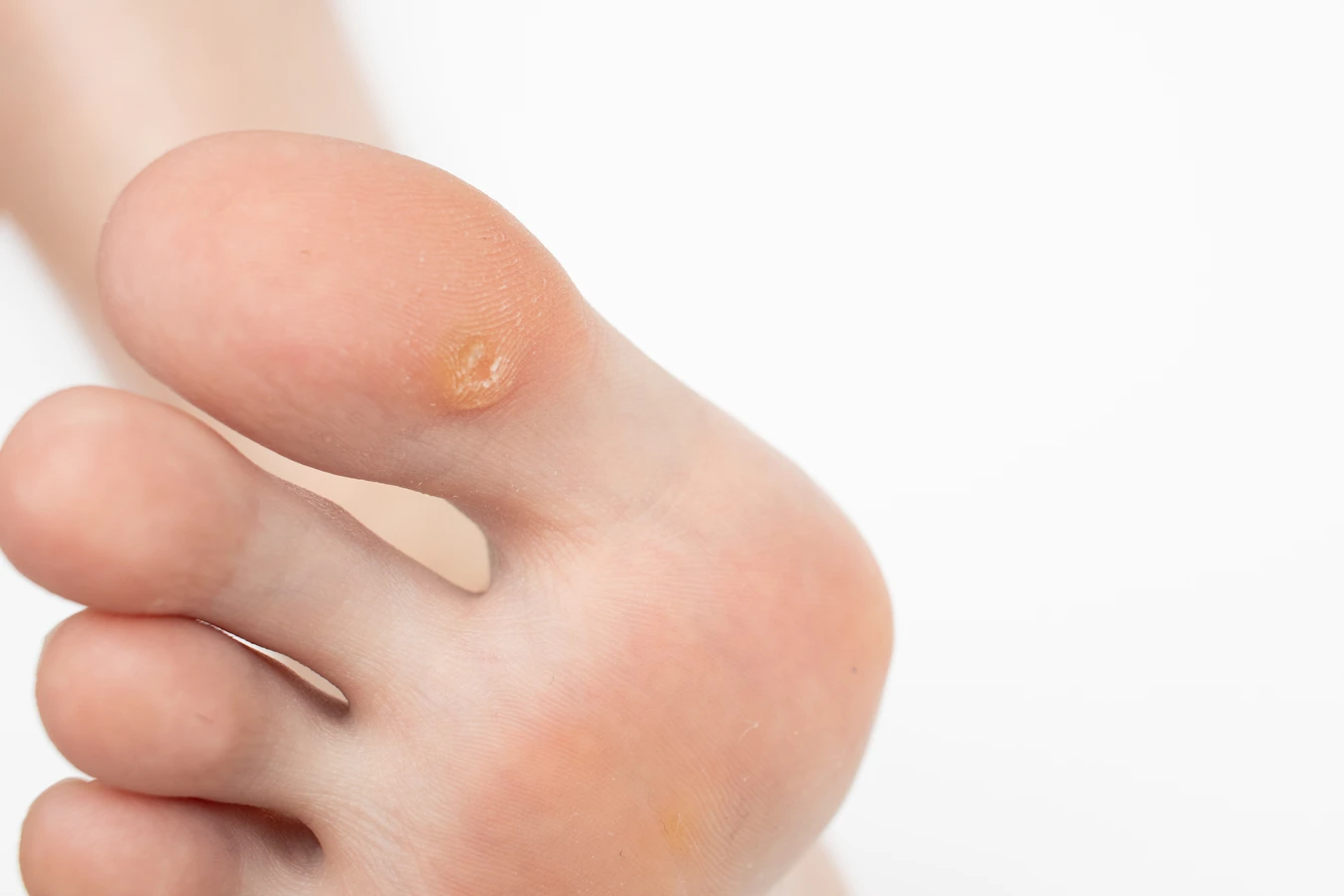
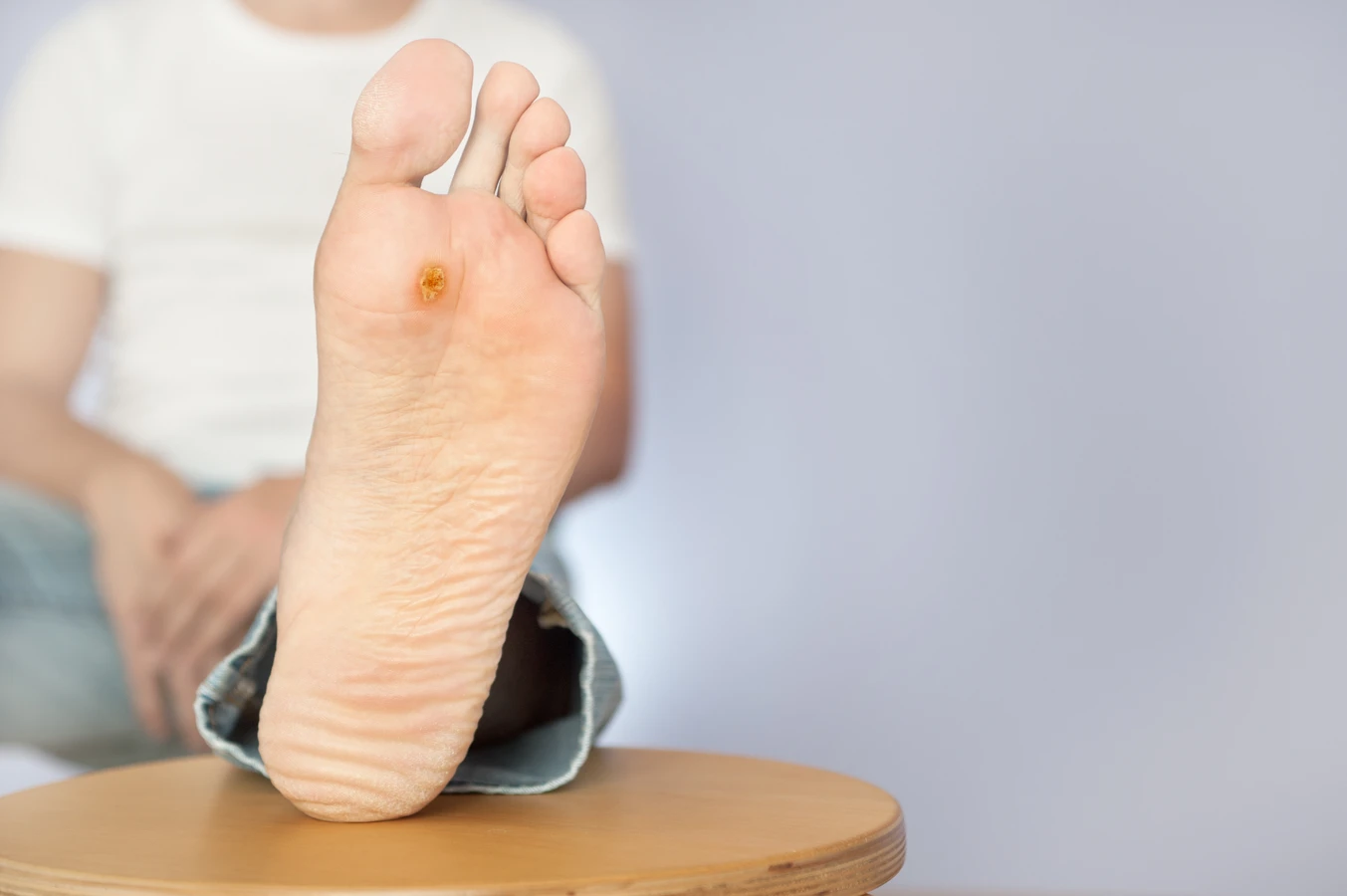
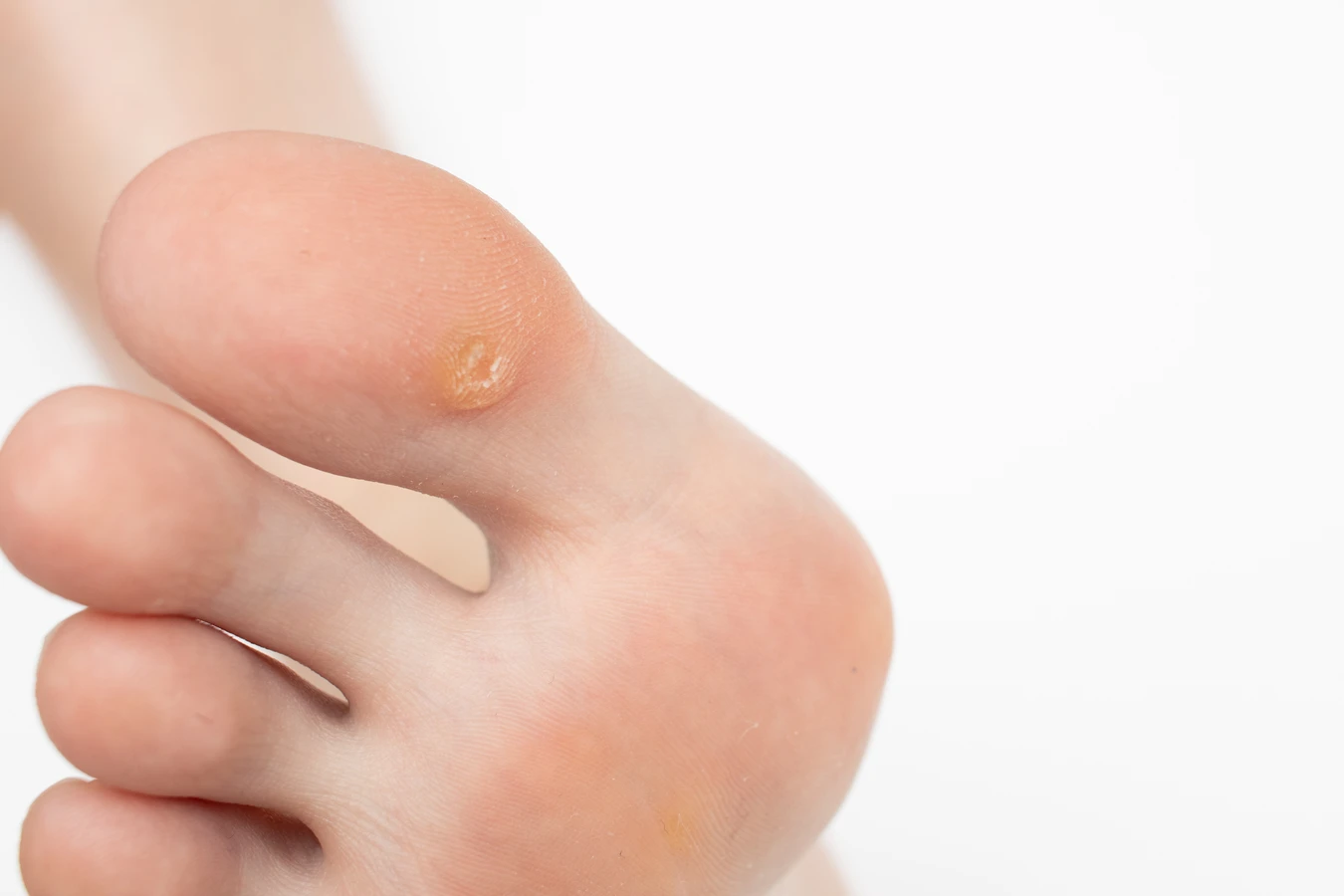
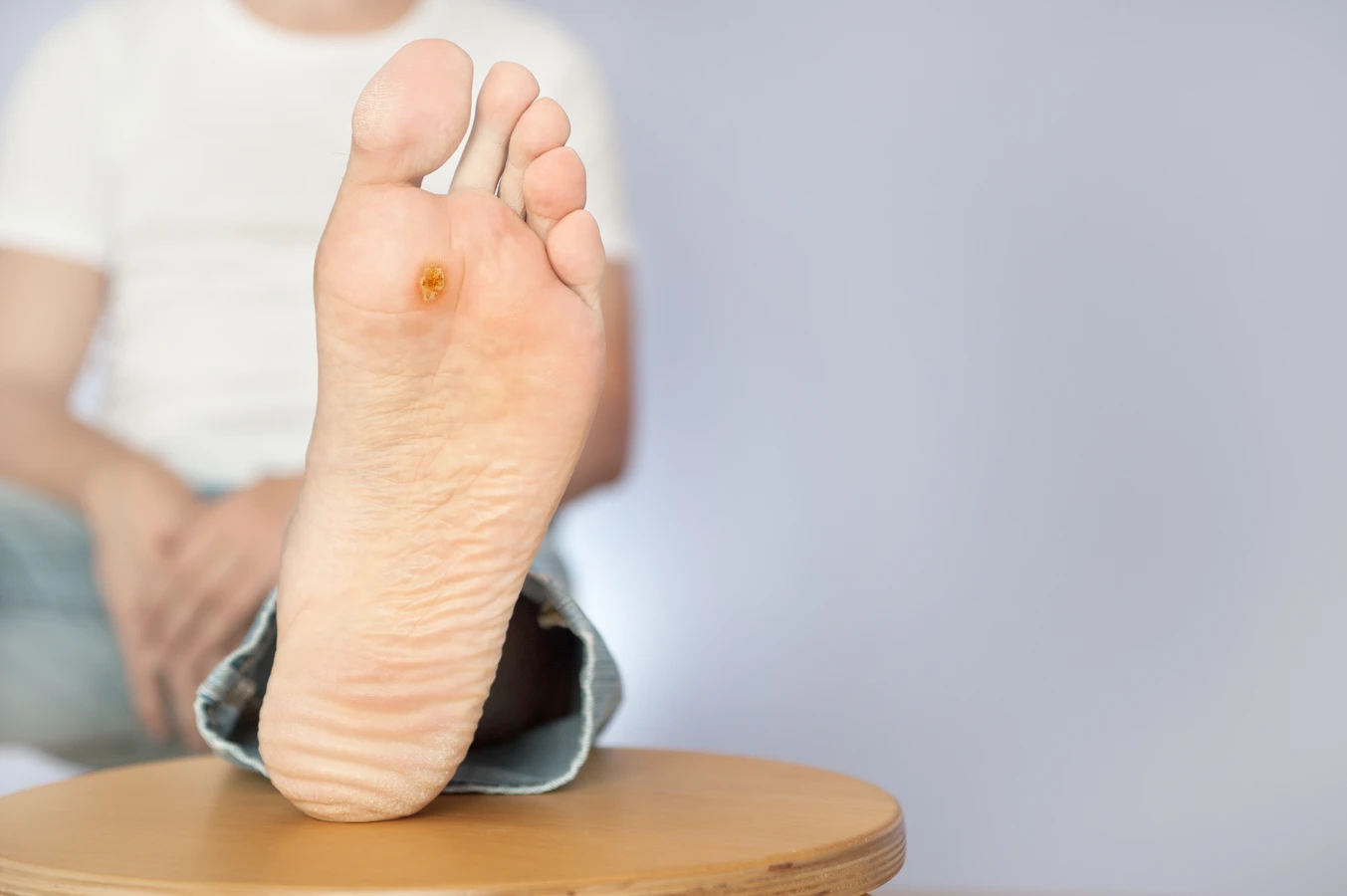
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na dłoniach i palcach. Ich powstawanie jest ściśle związane z infekcją wirusową, konkretnie z wirusem brodawczaka ludzkiego (HPV). Wirus ten jest niezwykle rozpowszechniony, istnieje bowiem ponad 100 jego typów, a wiele z nich jest odpowiedzialnych za powstawanie różnego rodzaju brodawek, w tym tych zlokalizowanych na rękach. Wirus HPV przenosi się przez bezpośredni kontakt ze skórą osoby zarażonej lub przez kontakt z przedmiotami, na których wirus przetrwał.
Dłonie, ze względu na ich częsty kontakt z różnymi powierzchniami i innymi ludźmi, są szczególnie narażone na zakażenie. Nawet drobne skaleczenia, otarcia czy zadrapania na skórze mogą stanowić bramę dla wirusa. Warto podkreślić, że sama obecność wirusa HPV w otoczeniu nie gwarantuje pojawienia się kurzajki. Kluczową rolę odgrywa stan układu odpornościowego osoby zakażonej. Osoby o obniżonej odporności, na przykład zmagające się z chorobami przewlekłymi, przyjmujące leki immunosupresyjne lub po prostu osłabione po infekcji, są bardziej podatne na rozwój brodawek.
Okres inkubacji wirusa HPV, czyli czas od momentu zakażenia do pojawienia się widocznych zmian skórnych, może być różny. Zazwyczaj trwa od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus namnaża się w komórkach naskórka, prowadząc do ich nieprawidłowego wzrostu i charakterystycznego wyglądu kurzajki. Zrozumienie mechanizmu przenoszenia i rozwoju tych zmian jest pierwszym krokiem do skutecznego zapobiegania i leczenia.
Wirus brodawczaka ludzkiego kluczowym czynnikiem powstawania kurzajek
Jak już wspomniano, głównym winowajcą odpowiedzialnym za powstawanie kurzajek na dłoniach jest wirus brodawczaka ludzkiego, powszechnie znany jako HPV. Ten wirus atakuje komórki nabłonka skóry, powodując ich nadmierne namnażanie i prowadząc do powstania charakterystycznych, często chropowatych zmian. Istnieje wiele typów wirusa HPV, a te odpowiedzialne za brodawki na rękach należą zazwyczaj do grupy niegroźnych, niepowodujących nowotworów. Niemniej jednak, są one uciążliwe i mogą być źródłem dyskomfortu.
Wirus HPV przenosi się bardzo łatwo. Najczęstszą drogą zakażenia jest bezpośredni kontakt skóra do skóry z osobą zarażoną. Można się zarazić poprzez podanie ręki, dotyk zainfekowanej powierzchni, a nawet przez dzielenie się przedmiotami osobistymi, takimi jak ręczniki czy narzędzia do manicure. Szczególnie sprzyjające warunkom do transmisji wirusa są miejsca wilgotne i ciepłe, takie jak baseny, siłownie czy szatnie, gdzie wiele osób ma kontakt z tymi samymi powierzchniami.
Osoby, które często mają kontakt z wodą, na przykład pracownicy basenów czy osoby wykonujące prace manualne związane z wilgocią. Skóra zmiękczona przez wodę staje się bardziej podatna na wnikanie wirusa. Podobnie, osoby z tendencją do nadmiernego pocenia się dłoni mogą stanowić grupę podwyższonego ryzyka. Mikrouszkodzenia naskórka, nawet te niezauważalne gołym okiem, otwierają drogę dla wirusa do wniknięcia i zainfekowania komórek skóry.
Czynniki sprzyjające rozwojowi kurzajek na dłoniach i palcach
Do osłabienia odporności może dojść z wielu powodów. Choroby przewlekłe, takie jak cukrzyca, HIV czy choroby autoimmunologiczne, znacząco wpływają na zdolność organizmu do walki z infekcjami. Długotrwały stres, niedobór snu, niezdrowa dieta uboga w witaminy i minerały, a także przyjmowanie niektórych leków, na przykład kortykosteroidów czy leków po przeszczepach narządów, również mogą prowadzić do obniżenia odporności. Osoby starsze i małe dzieci również często mają mniej wydolny układ immunologiczny, co czyni je bardziej podatnymi na tego typu infekcje.
Kolejnym istotnym czynnikiem jest uszkodzenie naskórka. Nawet najmniejsze skaleczenia, zadrapania, otarcia czy pęknięcia skóry na dłoniach i palcach stanowią idealne wrótka dla wirusa HPV. Dlatego osoby, które wykonują prace manualne, narażone są na drobne urazy, czy też osoby z chorobami skóry powodującymi nadmierne przesuszenie i pękanie naskórka, takie jak egzema czy łuszczyca, są bardziej narażone na zakażenie i rozwój kurzajek. Długotrwałe moczenie rąk w wodzie, co często zdarza się w niektórych zawodach, również może osłabić barierę ochronną skóry i ułatwić wnikanie wirusa.
Sposoby przenoszenia wirusa brodawczaka ludzkiego na dłonie
Wirus brodawczaka ludzkiego (HPV) jest niezwykle zaraźliwy i może przenosić się na dłonie na wiele sposobów. Podstawową drogą infekcji jest kontakt bezpośredni ze skórą osoby zakażonej. Dotyczy to sytuacji, gdy ktoś dotyka swojej kurzajki, a następnie dotyka innej osoby, przekazując w ten sposób wirusa. Niewidoczne gołym okiem fragmenty wirusa mogą pozostać na rękach, a następnie wniknąć do skóry innej osoby.
Środowisko, w którym przebywamy, również odgrywa kluczową rolę w transmisji wirusa. Miejsca publiczne, zwłaszcza te o podwyższonej wilgotności i temperaturze, są idealnym siedliskiem dla HPV. Baseny, sauny, siłownie, szatnie, a nawet ogólnodostępne toalety to miejsca, gdzie można natknąć się na wirusa. Dotykając poręczy, klamek, podłogi czy innych przedmiotów, które miały kontakt z zainfekowaną osobą, ryzykujemy zakażeniem. Nawet korzystanie z tych samych ręczników, przyborów higienicznych czy narzędzi (np. w salonach kosmetycznych) może prowadzić do przeniesienia wirusa.
Ważnym aspektem jest również autoinfekcja, czyli przenoszenie wirusa z jednej części ciała na inną. Osoba, która ma kurzajki na stopach (brodawki podeszwowe), może nieświadomie przenieść wirusa na dłonie, na przykład podczas drapania się lub dotykania zainfekowanego miejsca. Podobnie, jeśli kurzajka znajduje się w innym miejscu na ciele, dotknięcie jej, a następnie dłoni, może spowodować rozprzestrzenienie się infekcji. Należy pamiętać, że wirus HPV może przetrwać na powierzchniach przez pewien czas, dlatego higiena jest kluczowa w zapobieganiu rozprzestrzenianiu się zakażenia.
Wpływ nawyków higienicznych i środowiska na powstawanie kurzajek
Nawyki higieniczne odgrywają niezwykle ważną rolę w kontekście powstawania kurzajek na dłoniach. Regularne i dokładne mycie rąk jest podstawową barierą ochronną przed wieloma infekcjami, w tym przed wirusem HPV. Mycie rąk wodą z mydłem usuwa potencjalne patogeny, w tym wirusy, które mogły dostać się na skórę w wyniku kontaktu z zakażonymi powierzchniami lub osobami.
Niewłaściwa higiena osobista, taka jak rzadkie mycie rąk, szczególnie po kontakcie z miejscami publicznymi, może znacząco zwiększyć ryzyko zakażenia. Dotyczy to również nawyku obgryzania paznokci lub skórek wokół nich. Takie zachowanie może prowadzić do mikrourazów naskórka, które stanowią idealne wrota dla wirusa HPV. Ponadto, paznokcie mogą przenosić wirusa z innych części ciała na dłonie, a nawet z jednej dłoni na drugą.
Środowisko, w którym żyjemy i pracujemy, ma również ogromny wpływ na ekspozycję na wirusa HPV. Miejsca o dużej wilgotności i ciepłocie, takie jak wspomniane już baseny, siłownie czy sauny, sprzyjają przetrwaniu i transmisji wirusa. Osoby pracujące w takich miejscach lub często z nich korzystające, powinny zachować szczególną ostrożność. Podobnie, miejsca pracy związane z częstym kontaktem z wodą, na przykład w gastronomii czy w gospodarstwach domowych, mogą zwiększać ryzyko. Ważne jest również dbanie o higienę w miejscach pracy, regularne czyszczenie wspólnych powierzchni i zapewnienie dostępu do środków dezynfekujących.
Rola układu odpornościowego w walce z wirusem HPV
Układ odpornościowy stanowi nasz pierwszy i najważniejszy bastion w walce z wszelkiego rodzaju infekcjami, w tym z wirusem brodawczaka ludzkiego (HPV). Kiedy wirus dostanie się do organizmu, to właśnie układ immunologiczny odpowiada za jego rozpoznanie i neutralizację. W większości przypadków, silny i sprawnie działający system odpornościowy jest w stanie skutecznie zwalczyć wirusa HPV, zanim ten zdąży spowodować jakiekolwiek objawy, czyli pojawienie się kurzajki.
Jednakże, gdy układ odpornościowy jest osłabiony, wirus HPV może z łatwością namnożyć się w komórkach skóry, prowadząc do rozwoju brodawek. Istnieje wiele czynników, które mogą negatywnie wpływać na funkcjonowanie układu immunologicznego. Należą do nich między innymi: choroby przewlekłe (np. cukrzyca, HIV), niedożywienie, niedobory witamin i minerałów (zwłaszcza witaminy C, D, cynku i selenu), przewlekły stres, brak odpowiedniej ilości snu, nadużywanie alkoholu i palenie papierosów. Również niektóre leki, takie jak kortykosteroidy czy leki immunosupresyjne przyjmowane po przeszczepach narządów, mogą osłabić reakcję immunologiczną organizmu.
Dlatego też, dbanie o ogólną kondycję organizmu i wspieranie układu odpornościowego jest kluczowe w profilaktyce kurzajek. Zdrowa, zbilansowana dieta bogata w warzywa, owoce i pełnoziarniste produkty, regularna aktywność fizyczna, odpowiednia ilość snu, unikanie stresu i używek to podstawowe filary silnego systemu odpornościowego. Suplementacja niektórych witamin i minerałów, po konsultacji z lekarzem, może być również pomocna w okresach zwiększonego ryzyka lub osłabienia organizmu. Wzmocnienie odporności nie tylko pomaga w walce z istniejącymi kurzajkami, ale również zmniejsza ryzyko ponownego zakażenia.
Związek między urazami skóry a możliwością zakażenia wirusem HPV
Skóra stanowi naturalną barierę ochronną naszego organizmu przed patogenami, w tym przed wirusem brodawczaka ludzkiego (HPV). Jednakże, gdy ta bariera zostaje naruszona, ryzyko zakażenia znacząco wzrasta. Mikrouszkodzenia naskórka, takie jak drobne skaleczenia, zadrapania, otarcia, pęknięcia czy nawet ukąszenia owadów, tworzą otwarte wrota dla wirusa HPV, umożliwiając mu wniknięcie do głębszych warstw skóry i rozpoczęcie procesu infekcji.
Osoby, których praca lub codzienne czynności narażają ich na częste uszkodzenia skóry dłoni, są w grupie podwyższonego ryzyka. Dotyczy to zwłaszcza osób pracujących fizycznie, wykonujących prace manualne, ogrodników, mechaników, a także osób, które często mają kontakt z detergentami lub innymi substancjami drażniącymi, które mogą prowadzić do przesuszenia i pękania skóry. Nawet codzienne czynności, takie jak drobne skaleczenia podczas gotowania czy pracy z papierem, mogą stanowić potencjalne punkty wejścia dla wirusa.
Szczególną uwagę należy zwrócić na osoby cierpiące na choroby skóry, które charakteryzują się nadmiernym przesuszeniem, łuszczeniem się lub pękaniem naskórka. Egzema, łuszczyca, czy nawet sucha skóra w okresie zimowym mogą sprawić, że dłonie stają się bardziej podatne na infekcję HPV. W takich przypadkach, odpowiednia pielęgnacja skóry, nawilżanie i stosowanie preparatów ochronnych może pomóc w utrzymaniu integralności bariery skórnej i zmniejszeniu ryzyka zakażenia. Ponadto, po wszelkich urazach skóry, zwłaszcza na dłoniach, należy zadbać o ich odpowiednie oczyszczenie i dezynfekcję, aby zminimalizować ryzyko wniknięcia wirusa.
Profilaktyka i zapobieganie powstawaniu kurzajek na dłoniach
Zapobieganie powstawaniu kurzajek na dłoniach opiera się przede wszystkim na unikanie kontaktu z wirusem HPV oraz na wzmacnianiu naturalnych mechanizmów obronnych organizmu. Jedną z najskuteczniejszych metod profilaktyki jest dbanie o wysoką higienę rąk. Regularne i dokładne mycie dłoni wodą z mydłem, zwłaszcza po powrocie do domu, po skorzystaniu z toalety publicznej, przed jedzeniem czy po kontakcie z osobami potencjalnie zakażonymi, znacząco zmniejsza ryzyko transmisji wirusa.
Warto unikać dzielenia się przedmiotami osobistymi, takimi jak ręczniki, sztućce czy narzędzia do pielęgnacji dłoni. W miejscach publicznych, takich jak baseny, siłownie czy sauny, gdzie ryzyko zakażenia jest podwyższone, zaleca się noszenie obuwia ochronnego i unikanie bezpośredniego kontaktu skóry z powierzchniami. Należy również unikać dotykania twarzy, a zwłaszcza oczu i ust, nieumytymi rękami, co może ułatwić wirusowi przedostanie się do organizmu.
Wzmacnianie układu odpornościowego jest równie istotne w profilaktyce kurzajek. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu, unikanie stresu i używek – to wszystko wpływa na prawidłowe funkcjonowanie systemu immunologicznego. W okresach obniżonej odporności lub zwiększonego ryzyka, warto rozważyć suplementację witamin wspierających odporność, po konsultacji z lekarzem lub farmaceutą. W przypadku drobnych urazów skóry na dłoniach, należy dbać o ich szybkie i prawidłowe opatrywanie, aby zapobiec wniknięciu wirusa.
Kiedy warto skonsultować się z lekarzem w sprawie kurzajek
Chociaż kurzajki na dłoniach są zazwyczaj łagodne i można je leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konsultacja z lekarzem jest wręcz wskazana. Pierwszym sygnałem, który powinien skłonić do wizyty u specjalisty, jest brak skuteczności metod domowych. Jeśli po kilku tygodniach stosowania dostępnych środków kurzajki nie znikają, a wręcz przeciwnie – powiększają się lub mnożą, konieczna jest interwencja medyczna.
Szczególną ostrożność powinny zachować osoby z obniżoną odpornością, na przykład pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV, czy pacjenci przyjmujący leki immunosupresyjne. U tych osób kurzajki mogą być bardziej rozległe, trudniejsze do leczenia i potencjalnie stanowić większe ryzyko. W takich przypadkach, lekarz może zalecić bardziej agresywne metody leczenia lub dodatkowe badania.
Należy również udać się do lekarza, jeśli kurzajki są bolesne, krwawią, zmieniają kolor lub kształt, co może sugerować inne schorzenie skóry, a nie tylko zwykłą brodawkę. Dotyczy to także sytuacji, gdy kurzajki znajdują się w miejscach drażliwych, na przykład blisko paznokci lub na skórze twarzy. Lekarz dermatolog jest w stanie postawić właściwą diagnozę, wykluczyć inne przyczyny zmian skórnych i dobrać najskuteczniejszą metodę leczenia, która może obejmować kriototerapię, elektrokoagulację, laseroterapię lub stosowanie silniejszych preparatów farmakologicznych. Wczesna konsultacja lekarska może zapobiec powikłaniom i przyspieszyć proces zdrowienia.